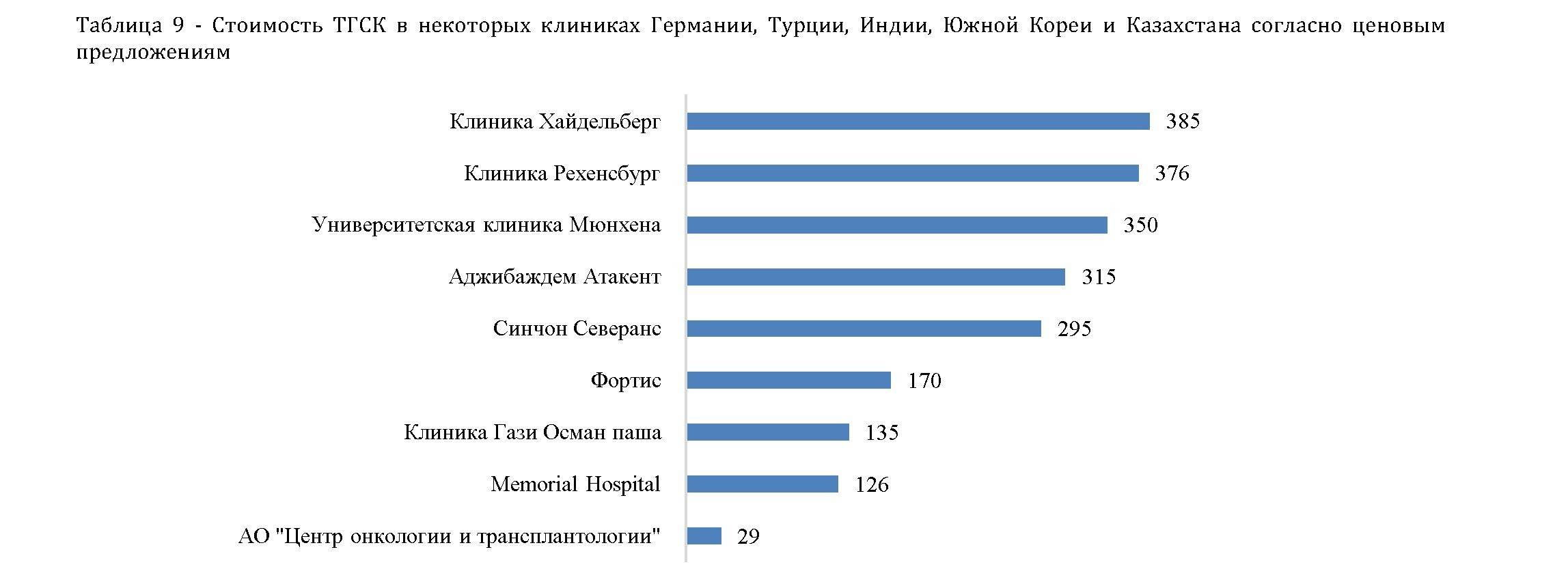
Виды ТКМ в Германии
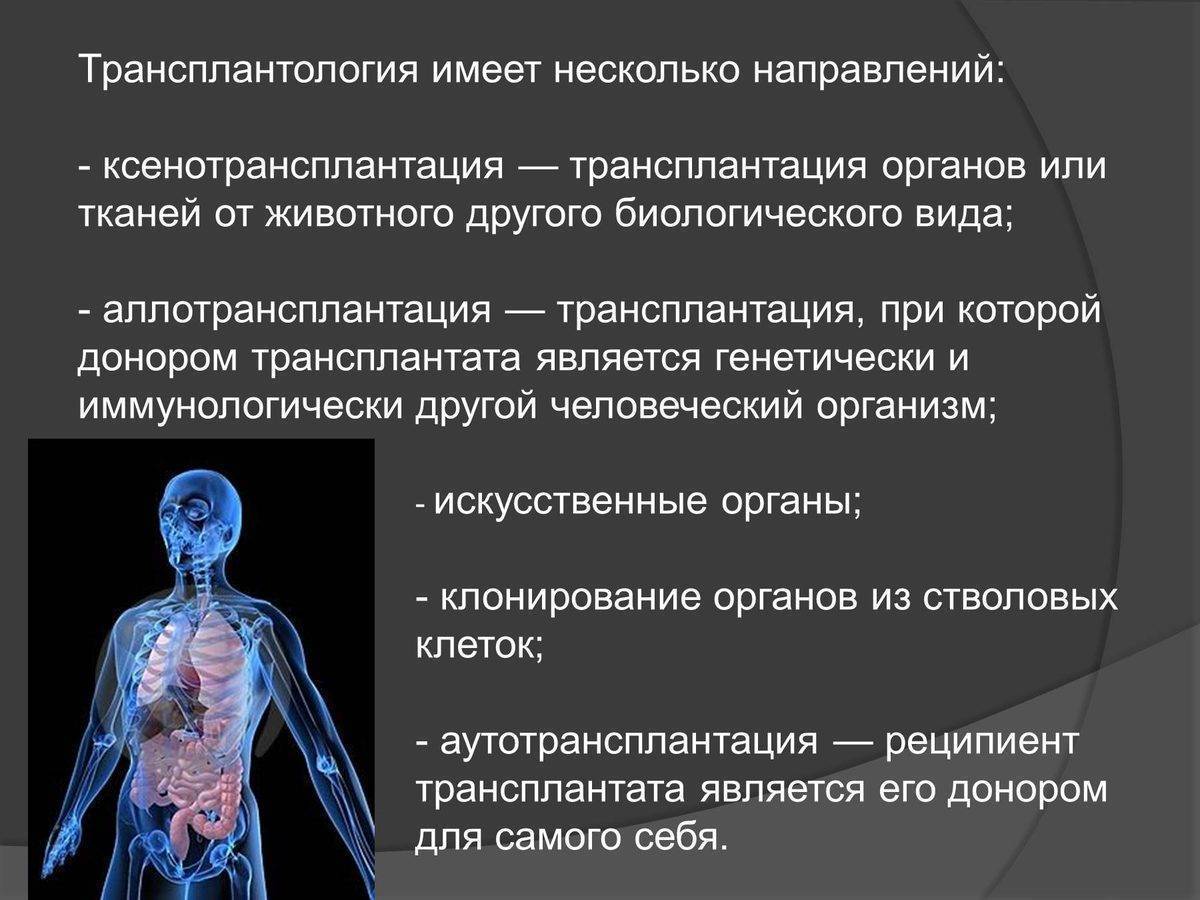
Трансплантация бывает следующих видов:
Аллогенная трансплантация. Это разновидность пересадки костного мозга, при которой донором становится другой человек, чаще всего ближайший родственник пациента
Важно, чтобы костный мозг донора подходил пациенту по иммунологическим признакам, и наиболее приемлемыми кандидатами являются прямые родственники больного. Однако возможно и использование стволовых клеток неродственного донора, если его иммунологические параметры походят пациенту
Совместимость – важнейшее условие для проведения такого рода процедур от родственных или неродственных доноров. В клиниках Германии тщательно подходят к процессу отбора клеток донора, чтобы избежать таких тяжелых реакций, как отторжение и трансплантат против хозяина. В первом случае пересаженные иммунная система пациента начинает атаковать пересаженные клетки, а во втором случае клетки начинают атаковать ткани пациента.
Аутологическая пересадка. В данном случае используются клетки самого пациента, которые отбираются у него до проведения курса высокодозной химиотерапии. Они обрабатываются, замораживаются, а после проведения курса химиотерапии их вновь вводят в кровяное русло пациента, чтобы восстановить нормальное функционирование системы кроветворения.
Трансплантология в Германии
Трансплантология – направление хирургии, которое занимается пересадкой органов или тканей в другой организм или на другое место (трансплантация).
Трансплантологи Германии обладают современным медицинским оборудованием и способны провести даже самые сложные операции по трансплантации тканей и органов, которые не готовы выполнить отечественные специалисты.
Федеративная Республика Германия располагается в центральной части Западной Европы и является хорошо развитой страной как в экономическом, так и в медицинском направлениях. Трансплантология в Германии входит в число активно развивающихся областей, а немецкие трансплантологи известны своим профессионализмом, ответственностью и внимательным отношением как к гражданам своей страны, так и к зарубежным пациентам. Консультация трансплантолога в Германии позволит получить грамотное назначение на диагностику или лечение.
Диагностика перед операцией
Важная деталь – предстоящая трансплантация должна прогнозировать не только состояние реципиента до операции, но и после нее. Кроме того, пройти полное обследование предстоит и донору.
Диагностика на этом этапе включает:
- анализ на определение группы крови;
- общий анализ крови;
- УЗИ, в том числе сердца;
- биопсию или пункцию;
- рентген легких;
- осмотр врача-стоматолога.
Другие анализы берутся, исходя из характера операции. Например, перед пересадкой почки осуществляют:
- гистотипирование – анализ сочетания в крови антигенов. Это требуется для определения скорости и вероятности приживления органа;
- кросс-матч – определение количества антител у донора и антигенов у реципиента.
При пересадке легких понадобится дополнительно сделать коронарографию (изучение коронарных артерий с помощью контраста) и спирометрию (изучение внешнего дыхания для определения объема легких и скорости их сокращения).
Вживлению в организм реципиента «чужих» внутренних органов чаще всего предшествует компьютерная томография (КТ) соответствующей полости при наличии показаний. Только после этого пациент госпитализируется для проведения операции.
Клиники, где проводится пересадка органов
Весомым преимуществом проведения операции в ФРГ является наличие собственного банка органов
Но чтобы выбор медучреждения оказался правильным, обратите внимание на следующие клиники:
- “Норд Клиник Альянс”, отделение трансплантологии (Северная Германия) – сеть самых крупных многопрофильных центров по всей стране. На базе учреждения работает 7 онкологических центров, собственная лаборатория генетической диагностики и Центр трансплантации почек. Стоимость операций на 10-20 % ниже, чем в других немецких клиниках.
- Университетская клиника в г. Эссене – работает с 1909 года, располагает более 20 научно-исследовательскими центрами. Знаменита самым крупным в стране онкологическим отделением. Специализируется на пересадке костного мозга, аллогенной пересадке стволовых клеток. Здесь же успешно проводится трансплантация почки и печени.
- Университетская клиника “Асклепиос”, г. Гамбург. Самое крупное объединение медучреждений, занимает второе место в стране в рейтинге учреждений, работающих в сфере медицинского туризма. В клинике успешно проводятся операции на открытом сердце, включая его пересадку.
- Центр трансплантологии в г. Мюнхене – располагает самым крупным кардиологическим отделением в Германии. Успешно проводит пересадку сердца и его лечение у пациентов всех возрастных категорий.
- Клиника “Шарите” специализируется на пересадке печени, почек, тонкой кишки, поджелудочной железы. Отдельного внимания заслуживает центр ортопедии, где проводится замена всех видов суставов.
Обратите внимание, что не все клиники принимают результаты обследований, проведенных в других медучреждениях. Чаще всего проходить диагностику придется заново.
Обследования для принятия решения о пересадке костного мозга в Германии
Операция назначается или отменяется после следующих диагностических процедур:
- общего и биохимического анализа крови,
- определения группы крови и резус-фактора,
- смешанной реакции лейкоцитов,
- генетического анализа,
- аспирации и УЗИ костного мозга,
- электрокардиографии,
- анализа мочи,
- рентгенографии лёгких,
- исследования функции почек.
В Германии не рекомендуется проводить трансплантацию костного мозга при ослаблении иммунной системы, острых инфекционных заболеваниях, во время беременности, при длительном лечении гормонами и антибиотиками, в преклонном возрасте, при наличии серьёзных болезней внутренних органов.
Международное сотрудничество
Донорские базы данных объединяются в BMDW — это всемирная поисковая система, имеющая штаб-квартиру в Нидерландах. Международная организация координирует соответствующие фенотипические данные о лейкоцитарном антигене HLA. Учитываются все люди, готовые предоставить гемопоэтические клетки либо стволовые клеточные элементы периферической крови.
Германия подключена к этой самой крупной в мире базе данных, которая известна с 1988 года. Все банки доноров стволовых клеток делегируют в коллегию по одному своему представителю
Совместная согласованная деятельность способствует получению врачами Германии всей важной для пересадки костного мозга информации
Реабилитация
После пересадки костного мозга в Германии начинается восстановительный период. Иногда требуется год для того, чтобы новый орган кроветворения стал полноценно функционировать. Всё это время пациент должен поддерживать связь с докторами во избежание инфекционных и других осложнений.
Как только операция завершилась, в течение месяца находясь в клинике, пациент принимает антибактериальные и противовирусные препараты. Опытные врачи следят за тем, чтобы не было отторжения донорского материала и риска инфицирования. Кроме того, назначается симптоматическая терапия, устраняющяя побочные эффекты химиотерапии. Высокая квалификация немецких специалистов в итоге побеждает болезнь. Надо только доверить им своё здоровье!
Предлагаем Вам более подробно ознакомиться со следующей информацией:
| Лечение стволовыми клетками в Германии | Трансплантация костного мозга и стволовых клеток | Лечение лимфостаза в Израиле |
| Пересадка костного мозга в Израиле берёт болезнь под контроль | Перспективное лечение стволовыми клетками в Израиле | Полицитемия: лечение в Израиле подарит шансы на здоровую жизнь |
Если необходимо лечение в Германии, обращайтесь в «МедЭкспресс»:
- звоните +7 (863) 29-888-08 и узнавайте цены в клиниках Германии;
- пишите на me-info@medical-express.ru и получайте обзор подходящих больниц в Германии.
СМОТРИТЕ ЕЩЁ КЛИНИКИ
Все клиники
Соответствует американским стандартам в области охраны здоровья, работает согласно…
Узнайте больше

Достижения в акушерстве, гинекологии, маммологии, педиатрии, оториноларингологии,…
Узнайте больше

Центр современной медицины, новейших изобретений, научно-технического прогресса и…
Узнайте больше
Уважаемые клиенты, компания «МедЭкспресс» качественно, конфиденциально и быстро поможет для каждого из Вас и Ваших близких организовать диагностику, лечение и реабилитацию в клиниках:
| Австрии | Англии | Венгрии | Германии | Греции | Израиля | Индии |
| Испании | Италии | Китая | Польши | Сингапура | Словакии | Словении |
| США | Турции | Финляндии | Франции | Чехии | Швейцарии | Южной Кореи |
| Японии |
Для консультации со специалистами www.medical-express.ru, среди которых врач, кандидат медицинских наук, по вопросам лечения за рубежом заполните заявку прямо сейчас либо позвоните нам по телефону:
+7 (863) 29-888-08
(круглосуточно).
Если у Вас есть что добавить по теме, или Вы можете поделиться своим опытом, расскажите об этом в .
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ТРЕБУЕТСЯ КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Важно знать
Многие проблемы мужского здоровья немецкие урологи эффективно решают посредством технологии Green Light, когда гипертрофированные ткани быскровно, быстро и без травмирования выпаривают. В ряде случаев требуется удаление простаты в Германии, которое проводят с применением резектоскопа. Этот хирургический инструмент позволяет визуализировать процесс вмешательства и срезать новообразования в органе тонкими слоями посредством режущих петель-электродов. Методик много, главное вовремя обратиться за квалифицированной помощью. Например, отзывы о лечении простатита в Германии упоминают использование фокусированного ультразвука, когда чрез введённый через мочевой канал катетер оказывают разрушающее действие на патологические ткани. Подробнее узнаете в компании “МедЭкспресс”.
Ограничения на изъятие внутренних органов
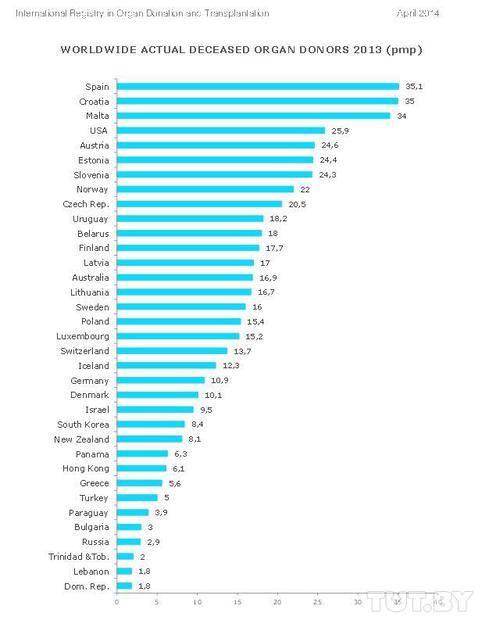
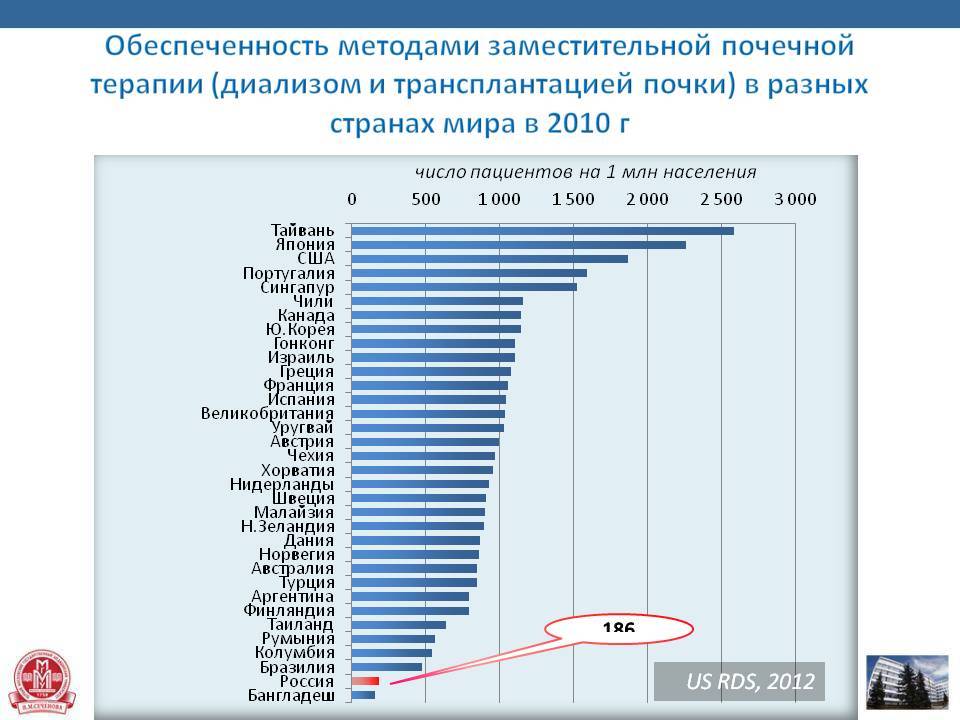
Германия занимает одно из последних мест в Европе по числу посмертных доноров. На миллион ее жителей приходится только 11 человек, у которых после смерти изъяли в 2019 году внутренние органы для пересадки безнадежно больным пациентам. В Польше таковых было 15, в Бельгии — 33, в Португалии — 34, а в Испании — даже 47 на миллион.
По действующим в настоящее время немецким законам, изъятие органов у умершего пациента допускается в строго ограниченных случаях. В идеале человек еще при жизни должен был письменно изъявить свое согласие либо в так называемом «завещании пациента» (Patientenverfügung), либо в «удостоверении донора» (Spenderausweis).
Такие удостоверения — картонные карточки размером с кредитную — носят в своих портмоне, по опросам, примерно 40% немцев, причем, 37% задокументировали в них свое согласие на посмертное изъятие органов. Если у умершего человека нет ни «завещания пациента», ни «удостоверения донора» (а были они только у 15% ставших посмертными донорами), то решение принимают его близкие — либо выполняя его последнюю устную волю (40% случаев), либо в соответствие с собственными морально-этическими представлениями (19%). В таких случаях довольно часто (41%) принимаются решения против изъятия органов.
Между тем годятся для трансплантации внутренние органы очень большого количества людей. Возрастные ограничения существуют только для донорства тканей. Например, сухожилия можно жертвовать лишь до достижения 65 лет. Почки, печень, сердце и сердечные клапаны часто изымают у умерших пациентов, которые значительно старше. Роговица глаза и 100-летнего человека может спасти зрение пациенту, которому грозит слепота.
Подготовка и проведение пересадки сердца в Германии
Пациенты, поступившие в немецкие центры трансплантологии, проходят комплексную диагностику, базирующуюся на:
- рентгенологическом исследовании органов грудной полости;
- анализах крови для выявления ВИЧ-инфекций, вирусных гепатитов и венерических заболеваний;
- лабораторных исследованиях мочи;
- электрокардиографии.
Также больные проходят осмотр у дантиста и ЛОР-врача для исключения инфекционных поражений в ротовой полости и носоглотке. Выполняются исследования показателей максимального потребления кислорода, что дает возможность прогнозировать однолетнюю выживаемость. Если имеются подозрения на иммунные поражения сердца, назначают биопсию миокарда.
Сама операция по пересадке сердца в Германии проводится под общей анестезией. Выполняется разрез в передней грудной стенке пациента и присоединение кровеносных сосудов к аппаратам искусственного кровообращения. Затем отсекаются оба желудочка, а донорские предсердия пришиваются к предсердиям пациента. Обязательно ставится временный кардиостимулятор для коррекции послеоперационного сокращения сердечных мышц. На завершающем этапе операции грудная клетка ушивается, а рана обрабатывается антисептическими растворами. Само вмешательство длится от 5 до 8 часов, а после его окончания пациента помещают в отделение интенсивной терапии, где его подключают к аппарату ИВЛ (он отключается при нормализации жизненных показателей). В реанимации больной обычно проводит несколько суток, после чего его переводят в общую палату. Срок пребывания в стационаре составляет, как правило, от 2 до 3 недель.
После трансплантации очень важно строго придерживаться рекомендаций кардиолога и хирурга, тщательно принимать предписанные лекарства и сообщать о малейших изменениях в своем состоянии для предотвращения отторжения. В течение первых нескольких месяцев после возвращения домой нужно ежедневно измерять артериальное давление, температуру и массу тела, а также количество выпитой жидкости
Чтобы уточнить, сколько стоит пересадка сердца в Германии, обращайтесь к медицинским консультантам компании «МедЭксресс».
Предлагаем Вам более подробно ознакомиться со следующей информацией:
| Пересадка сердца, стоимость в Израиле | Трансплантация в Индии — не только финансовая доступность | Прейскурант: Германия |
Методы лечения в Германии доступны с «МедЭкспресс»:
- звоните +7 (863) 29-888-08 и узнавайте стоимость лечения в Германии;
- пишите на me-info@medical-express.ru и получайте обзор подходящих больниц в Германии.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ТРЕБУЕТСЯ КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Испанский опыт изъятия органов для трансплантации
Одна из них — структура больниц в Германии. В Испании, указывает немецкий DSO, на изъятии внутренних органов специализируются только несколько подходящим образом оснащенных клиник с соответствующим персоналом. Для врачей и санитаров отделений интенсивной терапии это привычная повседневная работа.
Кроме того, в Испании, как и в целом ряде других европейских стран, разрешено изымать внутренние органы и у людей, умерших от коллапса сердечно-сосудистой системы, то есть после остановки сердца. В Германии — только у тех, у кого зафиксирована смерть головного мозга, а сердце еще продолжает биться.
В ФРГ в системе посмертного донорства участвуют примерно 1300 больниц. Более половины из них не произвели в прошлом году ни одного изъятия внутренних органов у умерших в них пациентов. Дело в том, указывает эксперт в этой сфере Хайко Буррак (Heiko Burrack), что небольшие клиники экономически не заинтересованы в этом: возни много, доходов мало.
Междисциплинарные специалисты в трансплантологии
В Германии давно используют комплексный подход в лечении заболеваний, все решения принимаются коллегией врачей. Ключевой фигурой является лечащий врач по основному заболеванию. Такой способ помогает исключить или минимизировать вероятность осложнений во всем организме. В решении пересадки органа необходим тесный контакт трансплантолога с такими специалистами:
иммунологами;
гематологами;
работниками лабораторий;
редко, но случается связь с биофизиками.
Каждый специалист участвует в решении вопроса заготовки, консервирования и пересадки донорских клеток и целых систем органов.
Какие показания в трансплантации органов
Широкое распространение в немецких клиниках получила трансплантация пуповинной крови. При донорстве стволовых клеток, человек не испытывает никаких побочных эффектов и осложнений. В месте забора стволовых клеток на протяжении первых дней донор может испытывать болезненные ощущения, других побочных симптомов не наблюдалось.
Что может служить для назначения пересадки костного мозга:
рак крови;
сложные типы апластических анемий;
иммунодефицитные состояния от рождения;
дисфункция обмена веществ по причине наследственного заболевания.
Благодаря природным свойствам стволовых клеток, они могут развиться до клеток любой функциональности. Например, при повреждении тканей, трансплантированные стволовые клетки помогут воссоздать клетки необходимой ткани.
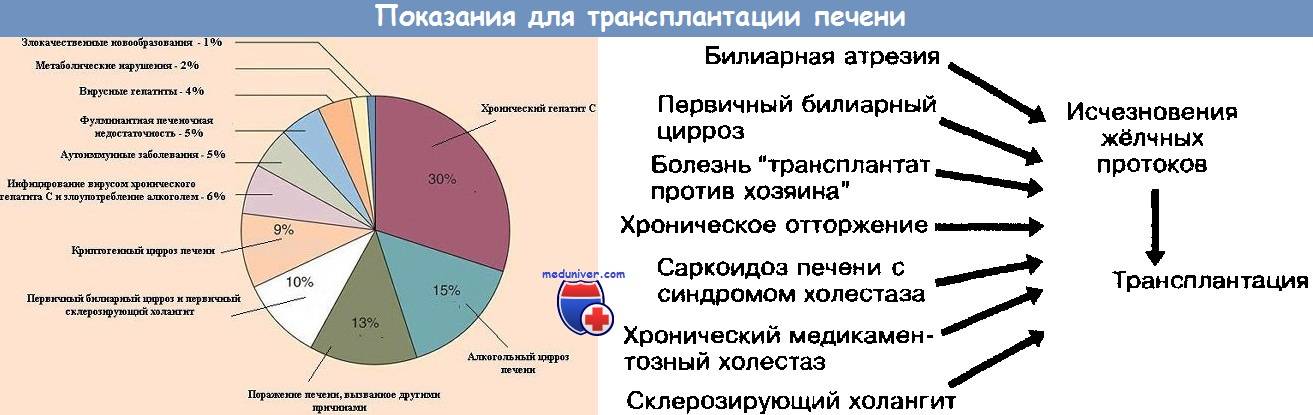
Причины для пересадки печени в немецких медицинских центрах:
гепатиты D, С, В;
гемохроматоз;
цирроз;
наследственные и врожденные патологии;
поликистоз;
онкология, злокачественное новообразование печени;
сильное отравление, как следствие острая печеночная недостаточность;
болезнь Вильсона;
аутоиммунные гепатиты.
Какие показания к пересадке сердца:
опухоль сердца;
врожденные болезни сердца;
воспаление сердечной мышцы;
ишемическая болезнь на последней стадии;
кардиомиопатия.
Показанием к пересадке почке является почечная недостаточность, онкология.
Этапы ТКМ
Пересадка костного мозга в клиниках Германии осуществляется в несколько этапов:
- Диагностика. В обязательном порядке пациент проходит ряд исследований, а именно ЭКГ, развернутые анализы крови, рентгенографию, КТ, МРТ, биопсию костного мозга и другие.
- Поиск донора. Проводится при аллогенной трансплантации. В Германии существует Центральный регистр доноров гемопоэтических клеток костного мозга ZKRD. Отметим, что по величине это вторая база доноров в мире. Как правило, длительность поиска составляет от двух до шести недель.
- Типизация по HLA. Это анализ крови, который позволяет определить генетическую совместимость потенциальных реципиента и донора.
- Обследование донора для оценки состояния его здоровья.
- Забор гемопоэтических клеток костного мозга. Также возможен забор клеток из периферической крови. В последнем случае предварительно донору или пациенту дают препараты, стимулирующие образование в крови гемопоэтических клеток. Что касается костного мозга, то его забор осуществляется под общей анестезией путем аспирации из бедренных костей. После данной процедуры донор может почувствовать слабость или болезненность в костях. Некоторое время он проводит в условиях стационара и принимает обезболивающие препараты.
- Химиотерапия. Это этап лечения основного злокачественного заболевания. Примечательно, что при проведении высокодозной химиотерапии пациент также лишается иммунологической защиты, поскольку уничтожаются и иммунокомпетентные клетки. Во избежание заражения инфекциями пациента помещают в палату с повышенным уровнем стерильности.
- Пересадка стволовых клеток. Как правило, в Германии введение гемопоэтических клеток осуществляется спустя 2 суток после проведения высокодозной химиотерапии. Предварительно подготовленные клетки размораживаются и вводят пациенту через вену.
- Этап приживления костного мозга. Около трех месяцев пациент пребывает в клинике под наблюдением врачей. В это время происходит приживление клеток и восстановление организма.
Медицинский туризм
Понятие медицинский туризм означает получение медицинской помощи за пределами своей страны. Сегодня это распространенная практика и пациенты свободно отправляются в другое государство, рассчитывая на более высокую квалификацию специалистов, более современное оборудование, а иногда и просто совмещая лечение и отдых.
Лечение в Германии с проживанием может заинтересовать всех, кто собирается воспользоваться услугами заграничных клиник. Удобные апартаменты, номера, квартиры и палаты предоставляют многие медицинские учреждения, расположенные на территории этой страны. Пребывание, а тем более получение медицинских услуг заграницей, требует знания соответствующего иностранного языка. Тем же, кто им не владеет, клиники предоставляют такую услугу как лечение в трансплантологической клинике с переводчиком.
Как поехать на лечение в Германию
Люди, которые собираются на лечение в Германию из Москвы, Ташкента, Астаны и других городов бывшего Союза, часто задают себе вопросы:
- Как попасть на лечение в Германию?
- Как оплатить услуги немецких клиник?
Самый простой способ поехать на лечение в Германию – обратиться к услугам надежных специализированных компаний, которые помогут подобрать подходящую клинику и оформить необходимые документы.
Иностранцы в немецкие клиники принимаются только после полной предоплаты лечения. Если по каким-либо причинам необходимость в предоплаченных процедурах отпадает, их стоимость затем пациенту возвращается.
Пересадка костного мозга в Германии: как ее проводят в немецких больницах
В терапии тяжелых злокачественных патологий кроветворной системы одним из наиболее эффективных методов, позволяющих полностью выздороветь, является ТКМ (трансплантация костного мозга).
Первые попытки провести процедуру были предприняты в конце 50-х годов прошлого столетия, однако они не увенчались успехом. Первую удачную пересадку выполнили лишь в 1968 году в США. С тех пор данная методология постоянно совершенствовалась, и сегодня врачи-онкогематологи для ее проведения используют гемопоэтические клетки, полученные из различных источников. Всего выделяют три основных источника:
Почему Германия?
В стране действует государственная программа поддержки и контроля сферы здравоохранения. Поэтому все клиники (в том числе и частные) проходят обязательную процедуры лицензирования и сертификации, а работающие в них медики — подтверждение образования и квалификации. Кроме того, государство следит за стоимостью медицинских услуг, что уберегает пациентов от спекуляции, намеренного завышения цен, некачественного сервиса.
Достоинства лечения в немецких клиниках:
- Отсутствие приоритета граждан страны или ЕС перед иностранцами из третьих стран. Лечиться в немецкой клинике может каждый, у кого есть для этого показания и основания (ну и, конечно, деньги). Приоритет граждан Германии и стран Евросоюза лишь в том, что им для этого не требуется оформлять визу.
- Высокий профессионализм медицинских специалистов. У врачей и медиков в стране высокие зарплаты, а потому отбор достаточно строг и сложен. Одного лишь образования недостаточно (особенно, если это диплом иностранного вуза), необходимо подтвердить свою квалификацию. Врачи и медики делают это регулярно раз в несколько лет — в зависимости от должности и условий работы.
- Современное оборудование и препараты. Германия — одна из признанных мировых лидеров в сфере диагностической и медицинской техники. На немецком оборудовании работает добрая половина Европы, страны Африки и Азии. Да и у нас в стране в самых лучших клиниках установлена медтехника именно из Германии.
- Инновационные методы лечения. Сейчас в Германии успешно лечат ряд заболеваний, которые еще несколько лет назад считались смертельными, да и остаются такими для стран с менее развитой медициной. Многие формы рака последних стадий или тяжелые заболевания сердца сегодня можно вылечить только здесь.
- Безопасность и высокий процент выздоровления. Германия славится не только своей медициной, но и сферой диагностики. Пациента тщательно обследуют и подбирают курс лечения и реабилитации индивидуально, чтобы исключить осложнения.
Один из основных принципов немецкой медицины: «лечение без боли». Изображение с сайта freepik.com.
Здесь делают ставку на малоинвазивные операции. Например, хирургическое вмешательство при лечении мозга осуществляется через ноздри, а опухоли иссекают лазером через проколы или удаляют через небольшие надрезы. Все неприятные манипуляции проводят под анестезией, побочные эффекты купируются препаратами и процедурами, программы реабилитации выстраиваются так, чтобы пациент максимально быстро вернулся к полноценной жизни без боли.
Методы обследования перед операцией
Перед проведением вмешательства пациенты проходят очень тщательную диагностику. Она необходима для выявления совместимости с донором почки, определения воспалений и очагов инфекционного заражения (вплоть до кариеса), что необходимо для предотвращения и минимизации рисков послеоперационных осложнений.
Комплексная диагностика проводится с применением инновационных методик:
- HLA-типизации (гистотипирования) – метод, направленный на определение сочетания антигенов, которые выявляют скорость и эффективность приживления органа.
- Кросс-матча (Cross math). Это методика изучения крови, которая выявляет уровень антител пациента и донорских антигенов. Если обнаруживаются антитела, существует очень высокая вероятность отторжения.
Определение в клинике Германии групп крови донора почки и реципиента.
Кроме того, выполняются и стандартные исследования. Так, проводится обязательная рентгенография органов брюшной клетки, необходимая для выявления легочных патологий. Осуществляется с помощью аппаратуры экспертного класса, обеспечивающей минимальную лучевую нагрузку на пациента. Также в немецких клиниках проводится ультразвуковое обследование почек, направленное на выявление заболеваний внутренних органов. При необходимости выполняется эхокардиография – диагностика сердца для обнаружения малейших нарушений в его работе.
Живой пациент выгоднее посмертного донора
Сначала, поясняет Буррак, кто-то в больнице должен вообще подумать о том, что умирающий пациент может стать донором органов. Затем два врача, которых еще надо найти, независимо друг от друга должны засвидетельствовать смерть мозга — полное прекращение деятельности полушарий, мозжечка и мозгового ствола без надежды на их восстановление. На это уходит, как минимум, два дня, на протяжении которых койка в отделении интенсивной терапии оказывается занятой и недоступной для другого еще живого пациента.
Плюс медперсонал должен с помощью дефицитного оборудования поддерживать жизнедеятельность внутренних органов посмертного донора, подключив его к аппаратуре искусственного дыхания. Затем хирурги извлекают подходящие органы.
Это происходит, как правило, ночью, указывает Буррак, поскольку днем в операционных проходят плановые операции. После ночной смены хирургам полагается день отдыха. Расходы у больниц большие, а возмещаются они не полностью. Куда выгоднее взять на лечение нового пациента на то место, которое занимает потенциальный посмертный донор.